par | 9 Nov 2015 | Podologie sportive
Vous avez sans doute entendu parler de « posturologie » dans votre entourage…terme très galvaudé. Quelques éclaircissements sur le sujet vous aideront à comprendre en quoi elle peut vous être utile.
Pour les docteurs Dupuis et Montoya, la posturologie se définit comme la « Fonction physiologique qui permet, par la mise en œuvre des différentes boucles de régulation, le maintien de la posture en dépit des diverses circonstances qui tendent à le perturber ».
La posture est définie par la position des différents segments corporels à un moment donné.
Plusieurs systèmes sensoriels sont impliqués dans la régulation de cette posture :
- appareil visuel (yeux)
- appareil labyrinthique (oreille interne)
- appareil cutané (principalement la sole plantaire car c’est elle qui est en contact avec le sol)
- articulations
- muscles
- viscères
Tous ces systèmes sensoriels informent le cerveau à chaque instant et même anticipent la réponse qui va être donnée pour maintenir la stabilité dans toutes les situations. La posture est normalement adoptée de façon automatique et inconsciente. Si un ou plusieurs systèmes sensoriels est dysfonctionnel, une information erronée sera donnée aux muscles régulant la posture et il y aura une perturbation de l’équilibre.
Qui sont les praticiens posturologues ?
Il s’agit de professionnels de santé qui se sont formés à la posturologie clinique si possible dans plusieurs organismes (diplôme inter-universitaire, certaines formations privées) :
- podologues
- médecins (ostéopathe, ORL, ophtalmo, …)
- …
Leur examen est global et ils seront compétents pour vous orienter vers les bonnes disciplines si leur « entrée d’équilibre » est fonctionnelle.
Quand aller voir un praticien posturologue ?
Dans la pratique de la course à pied, c’est la chronicité de la gène ou de la douleur qui doit attirer votre attention. Il est évident qu’un traumatisme ne sera pas un motif de consultation en posturologie, en tous les cas pas dans l’urgence.
En revanche, si le traumatisme (ex : entorse de la cheville) se répète régulièrement, c’est que les capteurs donnent des messages d’erreur et donc perturbent son équilibre.
Les gênes ou douleurs peuvent être très variées mais seront toujours (j’insiste) récurrentes voire anciennes:
- tendinopathies
- douleurs articulaires (pied, genou, bassin, rachis) ou ligamentaires
- névralgies de type sciatique, cruralgie (etc …)
- vertiges, céphalées, …
- … et bien d’autres !
Le praticien posturologue se souciera avant tout d’une décompensation ou d’une dysfonction, ce qui est différent. Il doit donc ré-informer correctement « ses » capteurs par ses propres moyens.
Quelques exemples :
le podologue réalisera des orthèses plantaires avec des éléments de 1 à 3 mm de haut (parfois sur résine thermoformée), l’orthoptiste rééduquera les muscles oculo-moteurs, le chirurgien-dentiste ou orthodontiste réaliseront une gouttière ou autres techniques en bouche, les kinés pourront travailler sur beaucoup de capteurs en renforçant la proprioception, travail en double-tâche, etc, etc… Le médecin, en plus de sa thérapie, a un rôle de coordinateur.
Concrètement, avoir un problème de posture ne signifie pas avoir une épaule plus basse que l’autre, une jambe plus courte ou une vrille de bassin. Tous les gens sont « tordus » dans la nature et « l’homme de Vitruve » de Léonard de Vinci n’existe pas. Des sportifs de haut niveau évoluent avec des inégalités de longueur de membre de plus d’1cm sans avoir besoin de talonnette pour autant.
En conclusion, beaucoup de thérapies traitent « la sortie » du système (boucles de régulations/cerveau), la posturologie essaie, en plus, de traiter « l’entrée » ce qui est évidemment plus intéressant pour résoudre durablement le problème.
Vous pouvez me contacter ICI



article original ICI
par | 28 Oct 2015 | Podologie sportive
Cette conférence s’organise chaque année en collaboration avec la Fédération Française de Golf. Elle vise à présenter les dernières évolutions en terme de recherche sur la biomécanique du Golf. L’édition 2014 a rencontré un grand succès avec plus de 170 inscrits (70% d’enseignants du Golf et 30% de cliniciens [médecins, kinés, podologues, ostéopathes]).
L’édition 2015 était organisée pour la première fois sur 2 jours avec des ateliers pratiques proposés lors de la deuxième journée permettant au plus grand nombre de se familiariser avec des outils plus dédiés au monde de la recherche comme les salles d’analyse du mouvement, les plateformes de forces, les analyses biomécaniques personnalisées, les analyses éléments-fins, etc…
Cette nouvelle édition a regroupée quasiment 200 participants.
J’ai trouvé toutes les conférences très intéressantes, la qualité des intervenants était supérieure à mes attentes.
Beaucoup de personnes sont venues me poser des questions sur le rôle du podologue dans la prise en charge du golfeur.
Pour me contacter: ICI
Voici quelques photos:





par | 30 Juil 2015 | Podologie sportive
Mal aux orteils, aux talons, au niveau de la hanche… Et si la solution de ces tracas passait par le port de semelles « extraordinaires » ?
Semelles : quelle utilité ?
Les semelles vont aider à soulager la pathologie diagnostiquée et rétablir la morphologie du pied et/ou une faiblesse d’appui par différents moyens, en dispersant mieux les pressions ou en réajustant l’axe du pied. Elles seront réalisées sur mesure, suite à un examen précis de la posture globale du corps.
Zoom sur les talonnettes
Les talonnettes peuvent être une solution pour les athlètes souhaitant apporter une protection supplémentaire à l’impact du talon au sol lorsqu’ils courent sur le macadam.
Moins onéreuses que les semelles, elles peuvent rarement suffire pour soulager les tendinites du tendon d’Achille ou les aponévrosites plantaires. Placées sous la semelle d’origine, elles apportent davantage de confort mais ne renforcent pas la stabilité du pied. Il y a donc un risque à porter des talonnettes trop molles, qui pourront, certes, augmenter la sensation d’amorti à la marche, mais qui, dans le sport, risquent d’augmenter les instabilités de pied, conduisant à des entorses par exemple.
En conclusion, en cas de pratique sportive régulière, il est préférable de se diriger vers un podologue qui pourra, par le biais de bilans précis, déterminer la nécessité ou non du port de semelles.
Les talonnettes peuvent trouver leur place également dans la chaîne du traitement des douleurs, utilisées à bon escient, en phase de douleurs importantes et en attendant par exemple une consultation chez un spécialiste. On pourra retrouver leur port en recherche de prévention de pathologie.
Quelques exemples d’objectifs de traitement podologique
Lors d’une aponévrosite. Les semelles vont soutenir la voûte plantaire pour éviter que le pied s’affaisse à l’impact au sol. L’objectif du Podologue sera de quantifier la hauteur théorique et fonctionnelle idéale afin de ne pas positionner le pied en hyper correction, mais suffisamment pour limiter le mouvement pathologique.
Lors d’une tendinite du tendon d’Achille. Des talonnettes à l’arrière du pied pourront surélever le talon afin de détendre le tendon endolori. Le simple port de talonnettes suffit rarement dans ce cas de pathologie car d’autres éléments de posture de pied risquent de venir fragiliser également le tendon d’Achille. Comme par exemple un valgus de pied (pied qui « tombe » vers l’intérieur).
Lors du syndrome de l’essuie-glace (friction de la bandelette ilio tibiale sur le bord externe du genou). Les semelles corrigeront l’axe de la jambe pour éviter que le tendon ne vienne frotter contre l’os du genou. Des étirements devront également être réalisés.
Lors de tendinite rotulienne (on peut retrouver une déviation du genou qui tire sur le tendon rotulien). Si celui-ci est lié à un excès de valgus (pied qui rentre vers l’intérieur), l’utilisation d’une semelle va compenser la déviation intérieure de la cheville.
En cas de syndrome rotulien (contact entre la rotule et le condyle externe du genou), les semelles pourront également aider à ré-axer le genou à la flexion afin de limiter les contacts entre les deux os.
Lors d’une talalgie. Les semelles vont avoir différents objectifs, dont un majeur restera la répartition précise des ondes de choc lors du contact talon/sol. Un des axes principal de travail va être la recherche de la zone à protéger, que cette talalgie soit due à une inflammation des tissus graisseux du talon, ou soit provoquée par une lésion osseuse.
Certains termes peuvent être utilisés pour décrire une semelle à visée sportive : thermoformée (moulée au pied), légère, résistante à la transpiration, anallergique, mais surtout sur mesure et adaptée à la pratique spécifique du sport (en adéquation avec les contraintes spécifiques de chaque discipline).
En collaboration avec Thibault Lamy, Podologue Diplômé d’Etat, titulaire du Certificat de Podologie Médicale et Sportive.
Vous pouvez retourner l’article original ICI
par | 5 Juil 2015 | pathologie
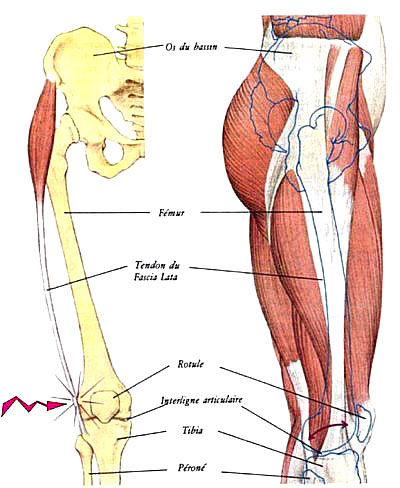
Le syndrome de la bandelette ilio-tibiale, est également appelé « Syndrome de l’essuie-glace », c’est une pathologie ” type de tendinite du genou”.
La bandelette ilio tibiale est une large bande fibreuse qui court sur le long de la face externe de la cuisse.
En haut, au niveau du bassin, elle correspond à la prolongation d’un muscle (Tenseur du fascia Lata qui lui s’insère sur l’épine iliaque antéro supérieure), mais également d’une membrane (aponévrose fémorale superficielle) directement en relation avec les muscles fessiers.
Cette bandelette est palpable sous la peau. Elle descend vers le genou pour contourner sa face externe et va s’insérer sur un relief osseux sur le tibia (tubérosité de Gerdy). La bandelette a pour rôle de stabiliser et renforcer le compartiment externe du genou.
Pendants les mouvements de flexion / extension du genou, l’insertion basse pivote d’avant en arrière sur la face externe du tibia, et frotte contre la tubérosité osseuse, source d’inflammation du tendon.
Ce conflit répété est à l’origine d’une irritation douloureuse. La gêne induite s’appelle syndrome de la bandelette ilio-tibiale ou « syndrome de l’essuie-glace » ou encore balayage du fascia lata. Elle concerne certains sports tels que la course à pied, le vélo, la marche en descente en montagne.
Le conflit peut être augmenté par un mauvais choix de chaussures, votre podologue peux vous renseigner sur la chaussure qui va vous correspondre, mais aussi vérifier votre biomécanique afin de soigner la cause du problème.
Vous pouvez me contacter ICI
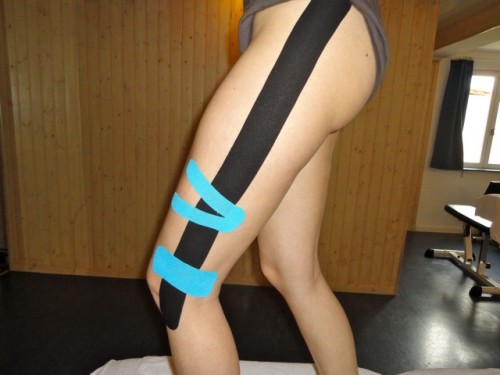
La photo du montage de kinésie taping à pour référence CETTE PAGE, ce montage a été effectué par Pierre LAVERNHE (kinésithérapeute du sport)
par | 29 Mai 2015 | pathologie
Des chercheurs américains ont recensé le nombre d’accidents imputables au port de talons hauts pendant dix ans.
123.355 : c’est le nombre d’accidents entre 2002 et 2012 aux États-Unis liés… au port de talons hauts ! C’est ce que viennent de révéler des chercheurs de l’université d’Alabama. Selon leur étude publiée dans the Journal of Foot and Ankle Injuries, les blessures aux pieds infligées par le port de ces chaussures a doublé en l’espace de dix ans. “Des risques dont doivent être conscientes les femmes qui portent régulièrement des talons hauts”, pense le Dr Gerard McGwin, auteur principal de l’étude. Autrement dit, 62 % des Américaines, si l’on croit une enquête menée en 2003.
Afin d’évaluer le nombre d’accidents liés au port de talons hauts, les chercheurs de l’université d’Alabama se sont appuyés sur les données fournies par la Commission américaine de sûreté des produits, qui dispose d’un système de surveillance électronique des blessures au niveau national traitées aux urgences de l’hôpital. Selon leur étude, environ 11.200 accidents ont été constatés chaque année, avec un record pour l’année 2011 au cours de laquelle on compte 19.000 accidents.
Au total, 80 % des blessures touchent le pied et la cheville, tandis que 20 % concernent le genou mais aussi le tronc, l’épaule, la tête ou le cou. Plus de la moitié étaient des foulures ou des entorses, et 19 % des fractures. Les plus touchées étaient les femmes âgées de 20 à 29 ans, puis celles âgées de 30 à 39 ans.
Au-delà des accidents, les risques pour la santé sont bien réels : marcher très souvent et longtemps avec des hauts talons réduit considérablement le mouvement du muscle de la cheville, ce qui peut entraîner à terme une difficulté dans l’ensemble du mouvement du pied et dans l’équilibre. “Des études précédentes ont confirmé que les talons hauts sont responsables d’un inconfort dans la partie basse du corps et augmentent la pression sur les muscles et les tendons des jambes, ce qui peut entraîner des problèmes musculo-squelettiques plus tard”, expliquent les chercheurs.
Fait étonnant : selon cette étude, la moitié des accidents liés à des talons hauts surviennent… à domicile. “Preuve que le choix de chaussures adaptés à son environnement et à son activité demeure nécessaire”, conclut le Pr Mc Gwin.
Article réalisé par :Lise Lourmé
L’article original est disponible ICI
Je remercie Lise Lourmé d’avoir accepté de partager son article sur ce blog



















