par | 22 Jan 2015 | pathologie
Une périostite est un phénomène inflammatoire ou infectieux touchant le périoste ce qui se voit dans des pathologies osseuse voire générales.
En médecine sportive, cette appellation correspond à une douleur de la région jambière inférieure surtout à la partie interne du tibia. Sont exclues alors les pathologies tumorales, infectieuses et fracturaires. Il s’agit donc d’une pathologie micro-traumatique plutôt à type de tibialgie.
Sur le plan physio-pathologique, il existe une douleur et une tuméfaction que l’on peut apparenter à un stade inflammatoire. Il existe 2 volets dans cette pathologie :
– un phénomène osseux
– un phénomène musculaire
Le phénomène osseux est une modification de l’architecture osseuse sous l’effet de micro-traumatismes locaux avec réaction du périoste.
Le volet musculaire est dominant avec hypertrophie musculaire soumettant leur insertion à des tensions excessives dans des loges non-expensibles.
Symptomatologie
C’est un syndrome bénin qui tend à diminuer par l’amélioration de l’équipement sportif. Le terrain concerné est le sujet sportif de niveau variable mais avec pratique sportive régulière et intense.
Le signe dominant est une douleur liée à l’activité sans impotence fonctionnelle nette. La douleur est le plus souvent unilatérale, rarement bilatérale. Cette douleur est :
– sourde
– de siège diaphysaire
– à la face interne et bord interne du tibia
Cette douleur est souvent même ressentie comme une sensibilité douloureuse. Cette douleur est déclenchée par l’activité sportive, amplifiée par l’intensité de celle-ci et disparaît au repos à la fin de l’effort. L’arrêt de l’activité sportive imposée entraîne la disparition permanente de la douleur.
On constate également un gonflement local parfois une petite augmentation de température locale. On peut retrouver une douleur provoquée à la face interne du tibia mais également au niveau du jambier postérieur.
Les tests
La radio simple est souvent normale. Dans certains cas il apparaît des images périostées.
L’examen le plus performant est la scintigraphie osseuse qui montre une hyperfixation osseuse localisée dans le territoire douloureux. Cet examen est lourd pour une pathologie aussi bénigne. Cet examen est justifié en cas de diagnostic différentiels :
– fracture de fatigue
– ostéome ostéoïde
En cas de doute il reste alors l’I.R.M.
Le diagnostic différentiel avec les autres pathologies du sportif se font sur un simple examen clinique :
– tendinopathie du tibial postérieur
– tendinopathie d’insertion du triceps sural
– fasciite de la loge postérieure de jambe
– pathologie de la membrane interosseuse, parfois visualisée par des calcifications sur la radio simple
Evolution
On peut distinguer une phase aiguë et une phase chronique.
Le plus souvent tout se résume à une phase aiguë dominée par la douleur avec radio normale et régression spontanée.
La forme chronique se voit chez les sportifs à activité régulière et intense. La douleur s’étend vers le haut du tibia et à tendance a persister au repos. Il apparaît des signes radio à type d’irrégularités corticales osseuses. Cette forme nécessite toujours un traitement.
Le traitement
– d’adapter l’entraînement pour les sportifs
– d’adapter la chaussure avec choix d’une chaussure de qualité
– des semelles orthopédiques pour les troubles statiques et dynamiques associés
– d’y associer un repos sportif passager
– K-Taping
Pour les formes chroniques, le traitement local est anti-inflammatoire :
– soit par application de gels ou pommades anti-inflammatoires (Voltarène, Kétum gel)
– soit par infiltration de corticoïdes
par | 12 Mar 2014 | Non classé, pathologie
Le névrome de Morton peut être désigné sous d’autres termes:
- Métatarsalgie de Morton (une métatarsalgie est une douleur localisée au niveau de l’avant du pied).
- Maladie de Morton
- Syndrome de Morton
Définition :
La névrome de Morton (également nommée maladie de Morton ou métatarsalgie de Morton), est une formation pseudo-tumorale siégeant sur un trajet nerveux à la face plantaire du pied. La zone concernée est une zone d’anastomose entre les deux nerfs responsables de la sensibilité de la plante du pied : nerf plantaire médial et nerf plantaire latéral. Elle est l’une des plus vues en consultation de médecine générale, d’ostéopathie et derhumatologie.
Il s’agit d’une affection qui se caractérise par l’apparition de douleurs particulièrement vives ressemblant généralement à des brûlures et dont la source se situe au niveau du troisième ou du deuxième espace métatarsien (extrémité du pied entre la deuxième et la troisième racine des orteils). Cette douleur, qui irradie à la face latérale des orteils, est déclenchée quand le patient est en position debout ou lorsqu’il marche. Le patient est obligé de se déchausser pour faire cesser les douleurs et le port de chaussures trop étroites devient impossible.
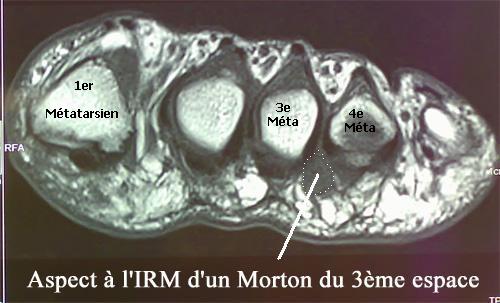
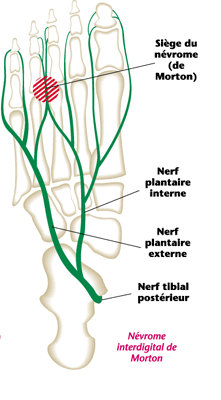
Causes
Les causes exactes de l’apparition de la maladie sont mal connues et peu étudiées. L’épaississement des fibres péri-nerveuses apparaîtrait à la suite de multiples traumatismes. Une irritation chronique (provoquée, par exemple, par le port de chaussures très serrées ou le port de talons hauts) entraînerait, à long terme, une régénération imparfaite des tissus. Le névrome de Morton serait ainsi une forme de tissu cicatriciel. Une anomalie de la structure osseuse du pied, même légère et ne provoquant pas de gêne sensible à la marche, peut favoriser l’apparition d’un névrome.
Symptômes
- Douleur: la douleur est décrite comme continue, lancinante et augmentée par la marche. Le névrome provoque une sensation de brûlure au niveau de l’avant du pied et des orteils.
- Fourmillements: le névrome peut entraîner l’apparition de paresthésies (fourmillements ou picotements ressentis au niveau des orteils et de l’avant du pied)
Traitement
- Utilisation de chaussures moins serrées.
- Les orthèses ou corticoïdes sont généralement utilisés pour traiter la névrome de Morton.
- Le K-taping
- Un autre traitement consiste à diminuer la symptomatologie douloureuse en prescrivant des anti-inflammatoires non-stéroïdiens (sans corticoïdes).
- La physiothérapie est quelquefois efficace. La chaleur ou le froid peuvent également soulager le patient. La chirurgie permet l exérèse du névrome et la disparition complète des douleurs, mais laisse parfois une insensibilité cutanée entre les orteils concernés.
- En cas de persistance de la douleur, une intervention chirurgicale sur la tumeur par section des ligaments situés entre les métatarses, est susceptible d’apporter une nette amélioration.
par | 20 Fév 2014 | materiel
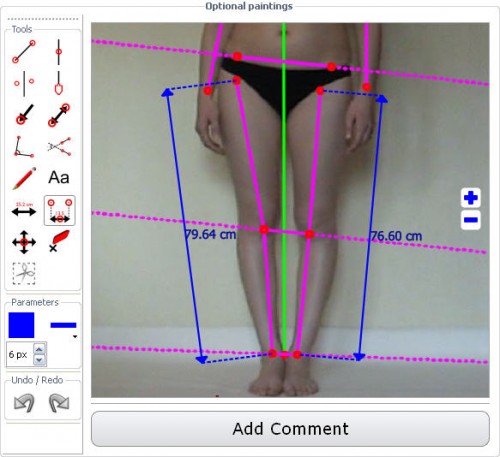
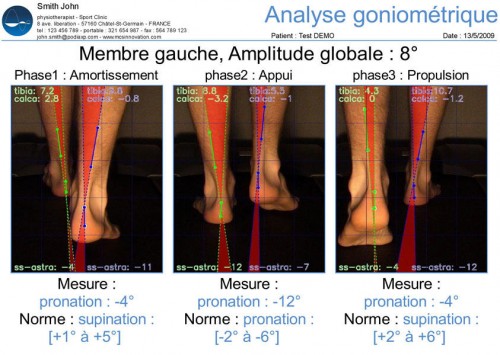
Actuellement, le seul moyen d’objectiver et de quantifier la mobilité que le pied peut répercuter aux étages supérieurs (genou, hanche,.) est d’analyser avec précision la mobilité de l’articulation sous-astragalienne par vue postérieure.
exemple vidéo de cette analyse:
par | 2 Fév 2014 | materiel
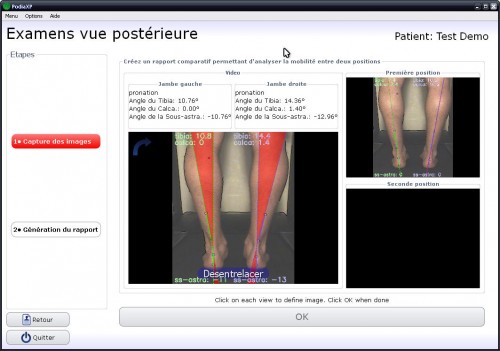
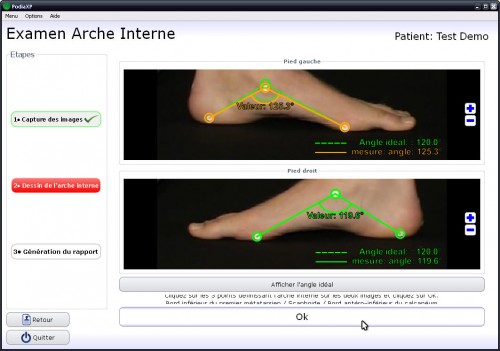
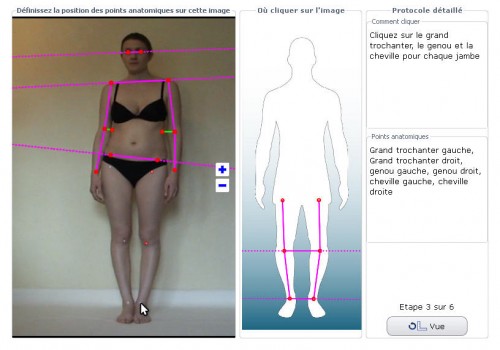
L’examen vidéo permet au thérapeute d’apprécier une pathologie avec plus de précision afin d’adapter son traitement.
Le logiciel PodiaXP assure la détection de déséquilibres et de mouvements invisibles à l’oeil nu.
Cette aide au diagnostic permet une plus grande précision, un suivi et des comparaisons lors de la réalisation d’examens ou de bilans (Posture, marche, course…)
Les rapports illustrés permettent une meilleure compréhension de la part du patient et des prescripteurs.
par | 18 Jan 2014 | pathologie
C’est une arthrose de la métatarso-phalangienne et de la métatarso-sésdamoïdienne. Elle est ostéophytique et ankylosante, primitive et sans désaxation articulaire.
Étiologies :
- Trauma ou micro trauma, sportif ou professionnel
- Pied égyptien
- Troubles statiques du pied (pied valgus, pied creux)
- Facteurs dystrophiques acquis ou congénitaux : ostéochondrite du I, séquelles d’algoneurodistrophie, immobilisation prolongée
- Arthrosique général, arthrites septiques, arthrites aseptiques, spondylarthropathies (goutte, …)
Symptomatologie
Stade I
- Douleur minime voire nulle, intermittente, en flexion dorsale de la métatarsophalangienne
- Douleur à la mobilisation avec peu de limitation articulaire
Stade II : arthrose constituée
- Douleur inexistante ou à type de fourmillements permanents
- Limitation de la flexion dorsale
- Craquement à la mobilisation et la douleur est recrée
- Hyperextension de l’interphalangienne pouvant entraîner un ongle traumatique
- Présence d’ostéophytes dorsales au niveau de la métatarsophalangienne, avec une peau rouge, amincie avec une bursite possible
- Hyperkératose sous l’interphalangienne et sous la cinquième tête métatarsiennes
Hallux limitus
Stade III : ankylose
- Rigidité totale
- Plus de douleur
- Gros orteil en barquette
- Productions ostéophytiques (saillie dorsale)
- Hyperkératose et peau sont pareilles au stade II
- Métatarsophalangienne fixée en flexion plantaire
La marche :
Sur le bord externe, rotation interne de hanche. Les 3 phases sont inexistantes et s’accompagnent d’une diminution de la longueur du pas.
Traitement :
- Médical : Injection intra-articulaire de corticoïdes
- Kinésithérapie
- Chirurgie: Ostéophytectomie, Arthroplastie prothétique, Arthrodèse en flexion dorsale
- Podologie: Traitement des kératopathies et des pathologies unguéales.
- Semelles orthopédiques
- K-taping
- Conseils de chaussant : éviter les talons hauts, chaussure avec empeigne haute, large et souple ainsi qu’un semelage rigide et un relevé de bout important







