par | 22 Jan 2015 | pathologie
Une périostite est un phénomène inflammatoire ou infectieux touchant le périoste ce qui se voit dans des pathologies osseuse voire générales.
En médecine sportive, cette appellation correspond à une douleur de la région jambière inférieure surtout à la partie interne du tibia. Sont exclues alors les pathologies tumorales, infectieuses et fracturaires. Il s’agit donc d’une pathologie micro-traumatique plutôt à type de tibialgie.
Sur le plan physio-pathologique, il existe une douleur et une tuméfaction que l’on peut apparenter à un stade inflammatoire. Il existe 2 volets dans cette pathologie :
– un phénomène osseux
– un phénomène musculaire
Le phénomène osseux est une modification de l’architecture osseuse sous l’effet de micro-traumatismes locaux avec réaction du périoste.
Le volet musculaire est dominant avec hypertrophie musculaire soumettant leur insertion à des tensions excessives dans des loges non-expensibles.
Symptomatologie
C’est un syndrome bénin qui tend à diminuer par l’amélioration de l’équipement sportif. Le terrain concerné est le sujet sportif de niveau variable mais avec pratique sportive régulière et intense.
Le signe dominant est une douleur liée à l’activité sans impotence fonctionnelle nette. La douleur est le plus souvent unilatérale, rarement bilatérale. Cette douleur est :
– sourde
– de siège diaphysaire
– à la face interne et bord interne du tibia
Cette douleur est souvent même ressentie comme une sensibilité douloureuse. Cette douleur est déclenchée par l’activité sportive, amplifiée par l’intensité de celle-ci et disparaît au repos à la fin de l’effort. L’arrêt de l’activité sportive imposée entraîne la disparition permanente de la douleur.
On constate également un gonflement local parfois une petite augmentation de température locale. On peut retrouver une douleur provoquée à la face interne du tibia mais également au niveau du jambier postérieur.
Les tests
La radio simple est souvent normale. Dans certains cas il apparaît des images périostées.
L’examen le plus performant est la scintigraphie osseuse qui montre une hyperfixation osseuse localisée dans le territoire douloureux. Cet examen est lourd pour une pathologie aussi bénigne. Cet examen est justifié en cas de diagnostic différentiels :
– fracture de fatigue
– ostéome ostéoïde
En cas de doute il reste alors l’I.R.M.
Le diagnostic différentiel avec les autres pathologies du sportif se font sur un simple examen clinique :
– tendinopathie du tibial postérieur
– tendinopathie d’insertion du triceps sural
– fasciite de la loge postérieure de jambe
– pathologie de la membrane interosseuse, parfois visualisée par des calcifications sur la radio simple
Evolution
On peut distinguer une phase aiguë et une phase chronique.
Le plus souvent tout se résume à une phase aiguë dominée par la douleur avec radio normale et régression spontanée.
La forme chronique se voit chez les sportifs à activité régulière et intense. La douleur s’étend vers le haut du tibia et à tendance a persister au repos. Il apparaît des signes radio à type d’irrégularités corticales osseuses. Cette forme nécessite toujours un traitement.
Le traitement
– d’adapter l’entraînement pour les sportifs
– d’adapter la chaussure avec choix d’une chaussure de qualité
– des semelles orthopédiques pour les troubles statiques et dynamiques associés
– d’y associer un repos sportif passager
– K-Taping
Pour les formes chroniques, le traitement local est anti-inflammatoire :
– soit par application de gels ou pommades anti-inflammatoires (Voltarène, Kétum gel)
– soit par infiltration de corticoïdes
par | 24 Sep 2014 | Non classé
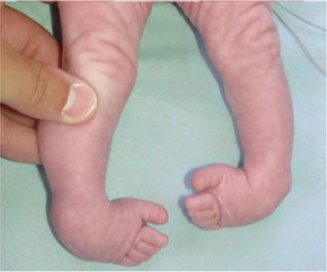
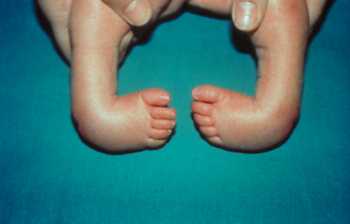
Le pied bot est une déformation dans laquelle le pied, en position vicieuse permanente sur la jambe, forme avec elle un angle tel qu’il ne repose plus sur le sol par ses points d’appui normaux.
Il existe plusieurs types de pieds bots:
1. Le pied équin : le pied reste en extension (flexion plantaire). Il y a un raccourcissement du temps de fonction en contact et une fonction prolongée en propulsion.
2. Le pied talus : c’est l’inverse du pied équin. Le pied est en dorsiflexion. Il y a un raccourcissement du temps de fonction en propulsion et une fonction prolongée en contact.
3. Le pied varus: le pied est en adduction et en inversion de telle sorte que le sujet marche sur le bord externe du pied comme dans le cas d’un avant-pied valgus compensé.
4. Le pied valgus : le pied est en abduction et en éversion et la marche se fait sur le bord interne du pied comme dans le cas un avant-pied varus compensé.
Mais ces formes simples se combinent pour constitue le pied varus oequin qui se trouve en adduction, en inversion et en plantiflexion, ou bien le pied talus vatgus en abduction, éversion et dorsiflexion.
Le pied bot est le plus souvent d’origine congénitale. Le pied bot acquis e~;t habituellement une séquelle de la paralysie infantile.
Pied bot varus équin congténital. Le pied bot varus équin représente, d’après Lelièvre, 85 % des pieds bots congénitaux. Il se caractérise par un équinisme. C’est une déformation particulièrement rebelle, par une inversion totale du pied. La plante regarde en dedans par une adduction de l’avant-pied sur l’arrière-pied.
Le bord interne se trouve coudé suivant un angle ouvert en dedans. Par torsion tibiale interne, il y a torsion malléolaire interne. La malléole externe est plus en avant que la malléole interne.
Parmi les lésions osseuses, signalons la flexion plantaire de l’astragale. L’adduction place le scaphoïde en dedans. Le calcanéum effectue un mouvement dans les trois plans ; il s’inverse, se met en dorsiflexion et en adduction et entraîne avec lui le cuboïde.
Les parties molles s’altèrent; certains muscles et ligaments se rétractent; d’autres s’étirent. Mais il semble que le tendon d’Achille soit l’agent causal du déséquilibre et le premier responsable du pied bot.
La cause première du pied bot varus équin semble être l’attitude vicieuse in utero, bien qu’il y ait parfois coexistence avec un spina-bifida.
Pour plus de renseignements contactez moi ICI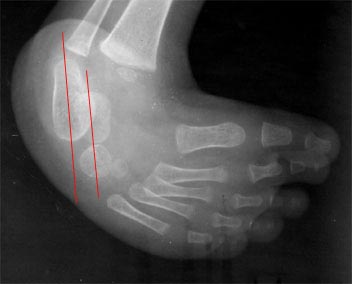
par | 12 Sep 2014 | pathologie, Podologie sportive
Elle est souvent causé par : une assise trop basse et hyper flexion du genou.
La hauteur de selle est importante surtout depuis que nous sommes équipés de pédales automatiques et de chaussures avec des talons virtuels de 3 ou 5 cm.
Pour vérifier la hauteur de selle il faut mesurer la valeur de l’Entre Jambe et multiplier par 0.885 pour des pédales LOOK DELTA ( solution qui évite les erreurs grossières mais trop souvent erronée) . Pour les autres pédales il faut diminuer de la différence de hauteur entre la semelle de la chaussure et l’axe de la pédale ( Bio position.).
Attention lorsque vous changez de chaussures , vérifier les ” hauteurs de talons virtuelles” ou la “cambrure ” des chaussures.
Pour tout renseignement, vous pouvez me contacter : ICI


Article original ICI
par | 18 Août 2014 | pathologie, Podologie sportive
La tendinite rotulienne peux venir :
– Manivelles trop longues
– selle trop basse
– Utilisation de trop grands braquets
– Position en “bec de selle”
La “bonne longueur de manivelles” doit permettre au cycliste de “tourner les jambes à 90/110 tr/mn”.
Pour cela l’engagement des cales sous la chaussure doit être parfait (manivelle et pédale horizontale) la verticale qui passe par l’axe de la pédale doit aussi passer par l’axe de la tète du premier métatarse.( Pruitt )
Si le cycliste fait du bec de selle c’est qu’il est assis trop à l’arrière ou que le guidon est trop loin de la selle.
Ceci se vérifie lorsque la manivelle et la pédale sont horizontales vers l’avant la perpendiculaire qui passe par l’axe de la pédale doit aussi passer par la tête du premier métatarse et par la face postérieure de la rotule, lorsque le cycliste pédale et fournit l’effort correspondant à son » activité » cycliste…..et non pas sur un mannequin statique ou même dynamique puisque tous les paramètres de l’activité cycliste ne sont pas pris en compte..en Laboratoire ……..le cyclisme se pratique sur la route.
Pour tout renseignement vous pouvez me contacter : ICI


Article original
Vincent Blondeau ( mécacote)
par | 7 Août 2014 | Podologie
DESCRIPTION
L’orthèse plantaire est un appareillage adapté sur mesures à chaque patient en fonction de la pathologie, réalisé par paire, en différents matériaux, amovible, qui est placée dans une chaussure de série.
L’orthèse plantaire est mise en place dans la chaussure du patient par le podologue qui vérifie qu’elle est bien adaptée à la chaussure et au pied du patient.
CONSEILS D’UTILISATION
Au cours des premières journées, il se peut que vous ressentiez une sorte de gène mais cet inconfort ne peut en aucun cas devenir douloureux.
Une à deux semaines peuvent être nécessaires pour une bonne accoutumance au port des orthèses fonctionnelles, c’est pourquoi, nous vous conseillons la période d’adaptation suivante :
Durant les 4 premiers jours, ne portez les semelles que 4 heures et pour les 10 jours suivants, durant toute la journée. Cependant, nous vous demandons de ne pas vous adonner à un sport avec vos semelles durant les quinze premiers jours afin de permettre aux muscles et aux structures du pied de bien se réadapter à une mobilité plus adéquate.
Après cette période, il est primordial de les porter de façon régulière en particulier pour pratiquer vos sports. Il faudra compter un mois pour obtenir une nette amélioration dans le cas des pathologies chroniques. Suivant l’évolution, on peut toujours modifier les corrections.
Les semelles peuvent être portées dans la plupart des chaussures suffisamment larges si le talon est inférieur à 4 cm. Dans les chaussures de ville, il existe parfois un soutien de confort en mousse, n’hésitez pas à l’ôter. Les semelles se portent aisément dans les chaussures de sport après avoir retiré la semelle de propreté. Ne pas porter d’orthèses plantaires avec des chaussures non lacées sous peine d’inefficacité.
Dans les activités de maison, continuer à porter les orthèses dans des chaussures d’intérieur.
Tout compromis dans la qualité des chaussures diminuera l’efficacité de vos orthèses: sachez vous faire conseiller utilement.
CONSEILS D’ENTRETIEN
Les semelles peuvent être lavées à l’eau et au savon car elles ne craignent pas l’humidité. Ne les approchez jamais d’une source de chaleur, ça les endommagerait (radiateur, lave linge, sèche linge…)
Il est conseillé de les sortir tous les soirs des chaussures pour permettre aux orthèses de sécher, surtout chez l’enfant (port de baskets) dans le cas d’hypersudation, et contribuer ainsi la non apparition de mycoses
RENOUVELLEMENT
Les orthèses plantaires sont renouvelables, dans le cadre du remboursement :
- une fois par an pour les adultes
- deux fois par an pour les enfants jusqu’à 15 ans inclus, excepté pour les détériorations accidentelles, ou celles liées à une variation physiologique ou pathologique ou aux conditions particulières liées à un exercice professionnel.







